O fluido corporal masculino, conhecido popularmente como sêmen, é responsável por abrigar e transportar os espermatozoides até as tubas uterinas para que o encontro com óvulo aconteça (fecundação).
Este fluido tem como característica o fato de ser denso e esbranquiçado, contendo substâncias como enzimas e frutose, que garantem a sobrevivência dos gametas masculinos durante esse trajeto, assim como facilitam a sua a mobilidade (movimento).
Os espermatozoides são produzidos nos túbulos seminíferos, estruturas localizadas nos testículos e, posteriormente, armazenados nosdutos chamados epidídimos, até se tornarem maduros para serem transportados e ejaculados.
Quando há ejaculação, são incorporados ao sêmen, formado por fluídos produzidos pelas vesículas seminais e pela próstata.
No entanto, algumas condições podem interferir nesse processo resultando em azoospermia, considerada a causa mais comum de infertilidade masculina.
Continue a leitura até o final, saiba o que é azoospermia e qual a sua relação com a fertilização in vitro (FIV).
Azoospermia é uma doença masculina em que os espermatozoides não estão presentes no sêmen ejaculado. Pode ser obstrutiva e não-obstrutiva. No primeiro caso, um bloqueio impede o transporte dos espermatozoides pelo líquido seminal e, no segundo, há diminuição ou interrupção da produção.
Pode ser provocada por diferentes condições. O bloqueio característico da azoospermia obstrutiva, por exemplo, normalmente resulta de aderências causadas por processos inflamatórios que afetam o reprodutor masculino, como orquite, dos testículos,epididimite, do epidídimo e prostatite, da próstata.
Cistos, tumores, ejaculação retrógada, ou complicações consequentes de cirurgias, também causam o bloqueio, assim como anormalidades presentes desde o nascimento. Ocorre mais frequentemente nos epidídimos, embora os dutos deferentes e ejaculatórios, possam, da mesma forma, ser afetados.
A azoospermia não-obstrutiva, por outro lado, é dividida em dois subtipos: pré-testicular e testicular. A pré-testicular é mais rara egeralmente resulta de problemas genéticos ou hormonais. Nesse tipo os testículos são normais, no entanto, não produzem espermatozoides.
Já a testicular surge como consequência de outros fatores, entre eles:
A ausência de espermatozoides no sêmen ejaculado é uma das principais causas de infertilidade masculina, presente em até 20% em homens com dificuldades de engravidar a parceira.
Ainda que tenha sido descrita pela primeira vez em 1869, apenas recentemente a azoospermia, assim como outros fatores de infertilidade masculina considerados de maior gravidade, passaram a ter tratamento, possibilitando a gravidez de homens diagnosticados com o problema.
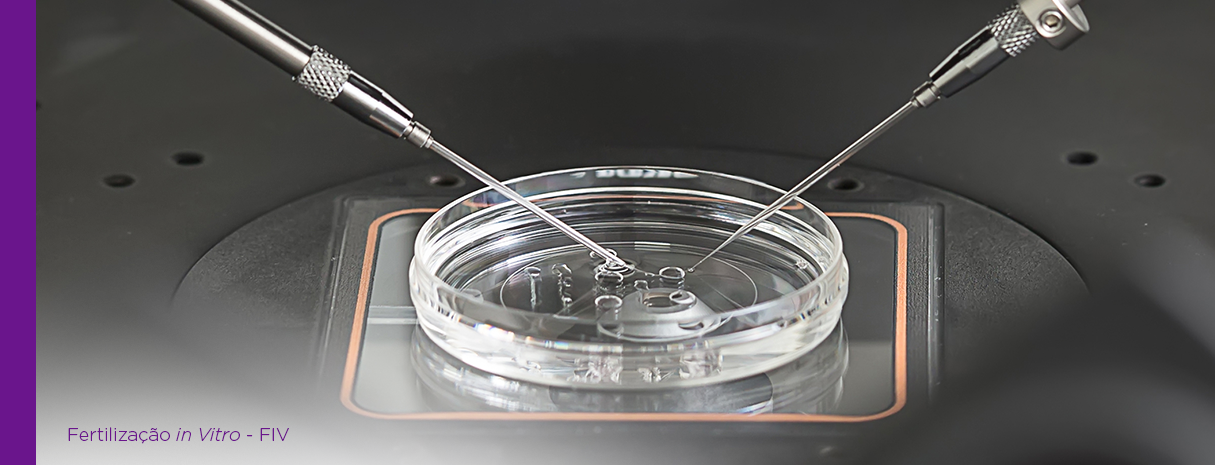
FIV, ou fertilização in vitro, é considerada a principal técnica de reprodução assistida, especialidade da medicina, que possibilita a gravidez de homens e mulheres quando a fertilidade é afetada, interferindo na capacidade reprodutiva.
Foi inicialmente desenvolvida para solucionar problemas relacionados a obstruções tubárias, uma das principais causas de infertilidade feminina, tornando-se conhecida em 1978, época em que nasceu o primeiro bebê concebido com a sua utilização.
No entanto, na década de 1990, o tratamento ganhou um componente importante: a incorporação da injeção intracitoplasmática de espermatozoide (FIV com ICSI), possibilitando, assim, também o tratamento de infertilidade masculina provocada por fatores mais graves, até aquele momento considerados sem solução, entre eles a azoospermia.
Na FIV com ICSI, o espermatozoide após passar por um processo de seleção por técnicas de preparo seminal, é novamente avaliado individualmente, em movimento, por um microscópio potente e, posteriormente, com o auxílio de um aparelho chamado micromanipulador de gametas, de alta precisão, é injetado diretamente no citoplasma do óvulo para que ocorra a fecundação.
Em homens azoospérmicos, como não estão presentes nas amostras de sêmen, os espermatozoides são coletados diretamente dos túbulos seminíferos ou dos epidídimos, por técnicas cirúrgicas minimamente invasivas.
As técnicas utilizadas para recuperá-los dos testículos, quando estão presentes nos túbulos seminíferos são chamadas TESE e Micro-TESEe, dos epidídimos, PESA e MESA.
Na TESE, os testículos são expostos por biópsia aberta para extração, à olho nu, dos túbulos seminíferos que contêm espermatozoides, enquanto a Micro-TESE, utiliza um microscópio, possibilitando, dessa forma melhor avaliação dos túbulos seminíferos.
Já a PESA prevê a aspiração dos espermatozoides presentes epidídimo. Para isso, a técnica utiliza um aparelho com uma agulha incorporada a uma seringa, que perfura a bolsa escrotal até o epidídimo, aspirando o fluído que pode conter espermatozoides.
A MESA, apesar de ter o mesmo objetivo, o procedimento é mais complexo: após a exposição dos testículos, com o auxílio de um microscópio são identificados os túbulosepididimário que contém maior quantidade de líquido seminal para ser aspirado.
Depois de serem recuperados, os espermatozoides também são capacitados por técnicas de preparo seminal e, posteriormente, após a seleção dos melhores, utilizados para fertilizar o óvulo.
A FIV com ICSI possibilitou, assim, a gravidez de casais cuja dificuldade era causada por azoospermia, independentemente do tipo. As chances de sucesso gestacional proporcionadas pelo tratamento, são em média de 50% a cada ciclo.
Quer saber mais sobre azoospermia? Leia o nosso texto institucional, que explica detalhadamente a doença.
Deixe o seu comentário: